2025年10月24日
大腸がんとは
大腸がんとは、大腸粘膜の表層から発生する悪性腫瘍のことです。大腸の悪性腫瘍といっても実は色々あります。大腸癌のほかにも、悪性リンパ腫や神経内分泌腫瘍などが大腸に発生する場合があります。このページでは、大腸癌について説明していきます。
大腸癌は、良性の大腸ポリープが癌化する場合と、大腸粘膜からいきなり癌が発生する2つのタイプがあります。ほとんどの大腸癌が前者のポリープから癌化するタイプです。
大腸癌の原因・リスク因子
- ・加齢
- ・肥満
- ・喫煙
- ・飲酒
- ・食生活(高脂肪食・加工肉や牛豚などの赤肉)
- ・運動不足
食生活の改善や運動不足を防ぐことが予防に重要です。
日本で多くみられる大腸癌
近年では大腸癌(結腸癌・直腸癌)の罹患率は横ばい傾向ですが、1985年(昭和60年)頃と比べると大きく増加しました。
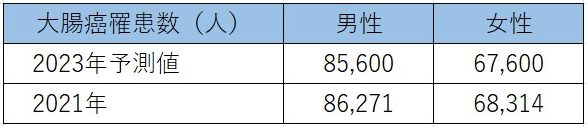
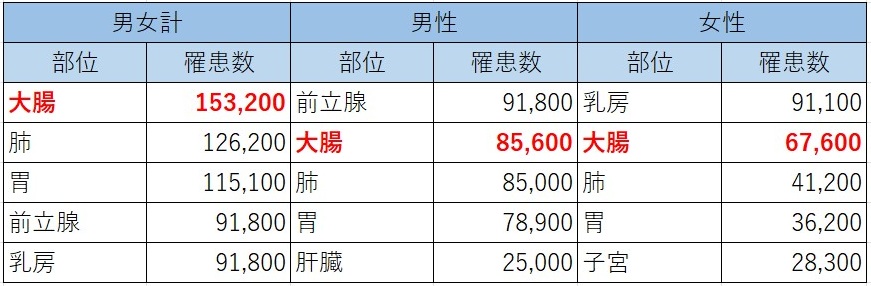
2021年の部位別がん罹患数(男女別)と2024年の部位別がん罹患数予測(男女別)を比較してみると概ね横ばいです。
(日本のがん統計より引用して作成) しかし、他のがんと比較すると男女ともに大腸癌の罹患数が多いです。
大腸癌が増加している原因として、食事の欧米化による、加工肉や赤肉(牛、豚)の摂取、運動不足、高齢化などが考えられています。
大腸癌の生存率
結腸癌の5年生存率はStage 0で93.0%、StageⅠで92.3%と早期の段階では良好な結果ですが、StageⅣでは19.9%と下がってしまいます。やはり進行すると他の癌と同様に厳しい結果となっていますが、早期に見つかれば治ることがわかります。
大腸癌の症状|初期症状と注意すべきサイン
初期症状はほとんどありません。進行すると、以下のような症状がでることがあります。
- ・血便
- ・便が細い
- ・便秘や下痢
- ・残便感
- ・腹痛
- ・貧血
- ・腹部膨満感
「ずっと血がでていたが痔だと思っていた」、「昔から便秘だった」、「もともと便は緩い方」という方が実は大腸癌だった・・・、ということが時々あります。油断せず定期的な検査を受けましょう。
大腸癌の検査
大腸癌や大腸ポリープに対する検査は以下のものがあります。最もスタンダードで確実な検査は大腸カメラです。
大腸カメラ(下部消化管内視鏡検査)
内視鏡を肛門から入れて、大腸を観察する検査です。大腸の中を直接観察するので正確かつ確実な検査です。病理組織検査を行い確定診断することが可能であり、癌化する可能性のあるポリープをその場で切除することも可能です。通常だと苦痛を感じやすいですが、鎮静剤を使用することで楽に検査できます。
👉「当院の大腸カメラ検査について詳しくはこちら」
便潜血反応
いわゆる「スクリーニング検査」です。腫瘍からのわずかな出血を検出する検査です。便を二日間採取して判定します。コストが安く、集団全体のがん死亡率を下げる効果があり対策型検診に利用されています。陽性になると精密検査(大腸カメラ)が必要になります。
大腸CT検査(CTコロノグラフィー:CTC)
大腸カメラと同様に下剤を使用して前処置を行います。便を出し切った状態でお尻からガスを入れて大腸を膨らませます。その状態でCT撮影を行い3D構築します。大腸カメラより苦痛は少ないですが、病理組織検査やポリープ切除は同時にできません。異常が見つかった場合は精密検査のため大腸カメラが必要になります。
注腸造影検査
肛門から造影剤を流してX線で撮影します。大腸癌の形や場所、大きさなどを調べるときに適しています。
CT検査、PET-CT検査 など
がんの範囲やリンパ節転移、遠隔転移を調べるために行います。
大腸癌の治療
大腸がんの治療は、がんの進行度(ステージ)や病変の大きさ・深さ、患者さんの全身状態などを総合的に判断して決定されます。
早期の大腸がんであれば内視鏡による治療が可能な場合もあり、進行度によっては外科手術や薬物療法が選択されます。
大腸カメラ検査で大腸癌が見つかった場合、速やかに高次医療機関にご紹介し、スムーズに適切な治療を受けられるよう尽力して参ります。
早期大腸癌の治療(内視鏡治療)
早期大腸がんのうち、がんが大腸の粘膜内、あるいはごく浅い粘膜下層までにとどまっている場合には、大腸カメラによる内視鏡治療が可能です。
内視鏡治療では、検査時に発見された病変をその場で切除することができ、開腹手術を行わずに治療が完結するという大きな利点があります。
代表的な治療法には、ポリープ切除術や内視鏡的粘膜切除術(EMR)、内視鏡的粘膜下層剥離術(ESD)などがあります。
ただし、内視鏡治療が可能かどうかは、病変の大きさや形、深達度などを慎重に評価した上で判断されます。
進行大腸がんの治療(手術・薬物療法)
がんが大腸の壁の深い部分まで及んでいる場合や、リンパ節転移・遠隔転移が疑われる場合には、外科手術が治療の中心となります。
手術では、がんを含む腸管と周囲のリンパ節を切除します。
進行度によっては、手術に加えて抗がん剤による薬物療法が行われることもあります。
これらの治療は、消化器外科や腫瘍内科を有する専門医療機関で行われます。
当院では、大腸がんが疑われた場合や治療が必要と判断された場合には、速やかに適切な専門医療機関へご紹介いたします。
治療後のフォローアップについて
大腸がんは、治療後も定期的な経過観察が重要です。
特に内視鏡治療や手術後は、新たなポリープや再発を早期に発見するために、定期的な大腸カメラ検査が推奨されます。
当院では、治療後のフォローアップとしての大腸カメラ検査にも対応しております。
大腸カメラを受けるタイミングは?
大腸癌の罹患率は40歳から徐々に増えていき高齢になればなるほど高くなります。そのため、検査を受ける目安は40歳頃からおすすめします。その後は1-3年ごとに定期的に受けることが望ましいです。
当院では苦痛の少ない、眠って受けられる大腸カメラ検査を行っております。消化器内視鏡専門医・消化器病専門医が一人一人丁寧に診察しております。お気軽にご相談ください。